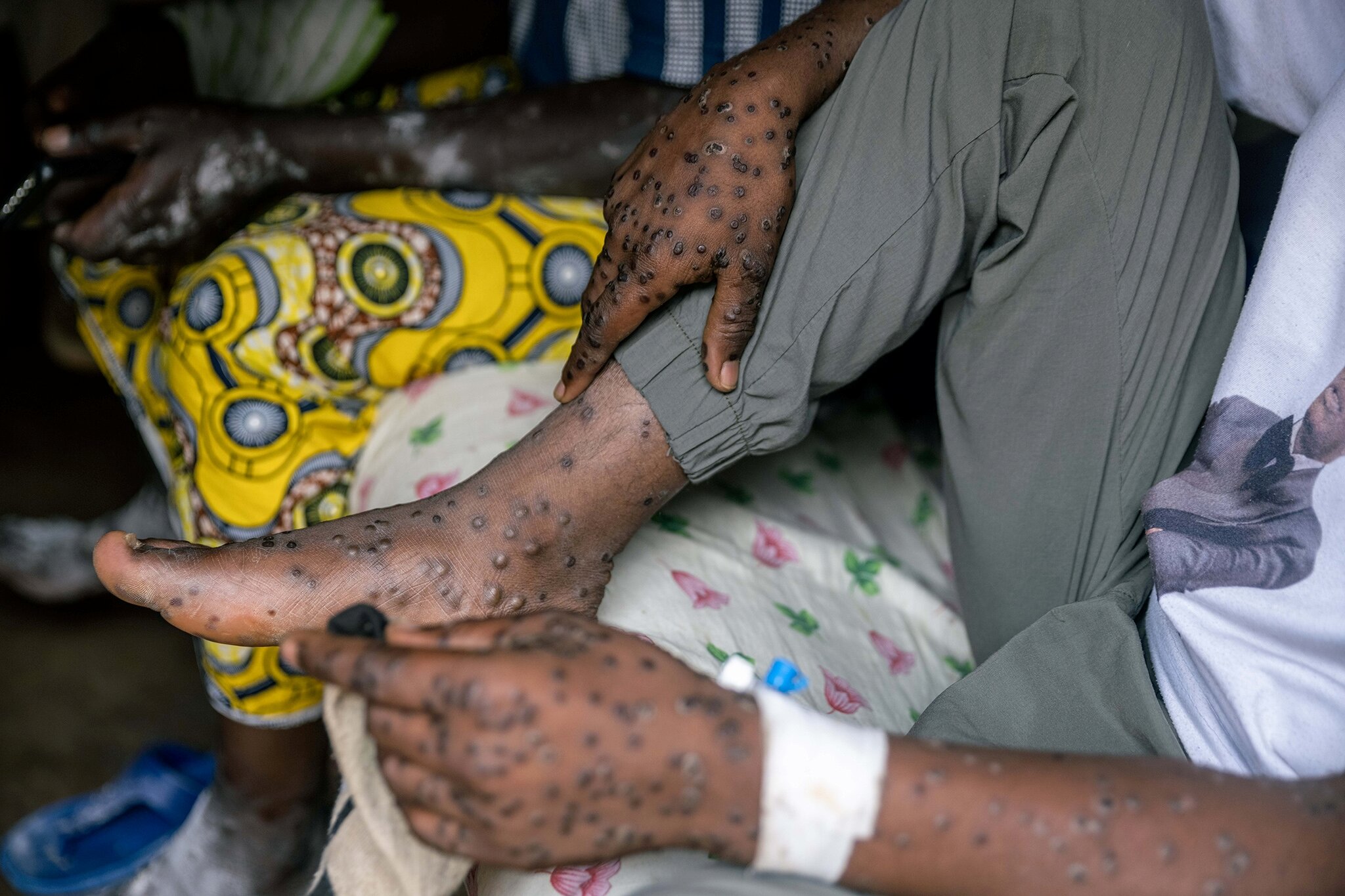
Charakteristischer Hautausschlag. Mpox manifestieren sich durch Pusteln. © laif / The New York Times / Redux / Arlette Bashizi
Auf dem afrikanischen Kontinent breitet sich eine neue Variante des Mpox-Virus aus. Das löst auch bei uns Sorgen aus. Was in puncto Vorbeugung und Impfung wichtig ist.
Alle Fragen im Überblick
- Warum ist es wichtig, die Zahl der Mpox-Fälle niedrig zu halten?
- Wie wird Mpox behandelt?
- Wie können Infizierte andere Personen vor Ansteckung schützen?
- Gibt es einen Impfstoff für Mpox?
- Für wen gibt es Impfempfehlungen?
- Wie läuft die Impfung ab?
- Welchen Nebenwirkungen hat die Impfung?
- Übernehmen Krankenkassen die Kosten für die Impfung?
- Liegen Impfempfehlungen für Reisen nach Zentralafrika vor?
- Können Reisende sich trotzdem impfen lassen?
Die derzeitigen Mpox-Risikogebiete
-
Wo ist das Mpox-Virus momentan am stärksten verbreitet?
-
In Zentralafrika. In der Demokratischen Republik Kongo und in Burundi steigen seit Monaten die Infektionszahlen durch eine bestimmte Variante des Mpox-Virus, das früher Affenpockenvirus genannt wurde. Behörden registrierten dort für das Jahr 2024 bisher rund 4 000 Fälle, darunter 25 Todesfälle (Stand: 1. September 2024). Es wird mit einer deutlich höheren Dunkelziffer gerechnet – auch in den Nachbarländern. Das Risiko für Nigeria und andere Länder West-, Zentral- und Ostafrikas gilt als moderat – ebenso für andere afrikanische Länder.
-
Welche Maßnahmen werden durch die WHO für Risikogebiete ergriffen?
-
Die Weltgesundheitsorganisation WHO hat am 14. August 2024 eine „gesundheitliche Notlage mit internationaler Tragweite“ ausgerufen – die höchste Warnstufe für ein Infektionsgeschehen. Sie ermöglicht betroffenen Ländern, Maßnahmen für die Bekämpfung des Virus zu intensivieren – zum Beispiel Impfstoffe zu beschaffen und Diagnosemöglichkeiten auszubauen. Schon einmal – von Juli 2022 bis Mai 2023 – hatte die WHO die höchste Warnstufe wegen Mpox ausgerufen.
-
Wie hoch ist das Risiko, dass Mpox sich auch in Europa ausbreitet?
-
Das Europäische Zentrum für die Prävention und Kontrolle in Europa bezeichnet das Mpox-Risiko für Europa derzeit als „gering“. Schweden registrierte im August 2024 erstmals einen Fall, bei dem ein Mann nach einer Afrika-Reise mit dem Mpox-Virus der Klade I (Virusstämme siehe unten) infiziert war.
In Deutschland ist bislang keine Infektion mit dieser Virusvariante bekannt. Das Robert-Koch-Institut RKI geht aktuell (Stand: 4. September 2024) nicht von einer erhöhten Gefährdung aus.
Viruslinien, Infektionswege, Symptome
-
Was ist über das Virus bekannt?
-
Mpox wird ausgelöst durch das Monkeypox-Virus, das ursprünglich von Nagetieren in Zentral- und Westafrika stammt, aber erstmals in Affen nachgewiesen wurde. 1970 wurde der erste Übergang auf den Menschen bekannt, seither kommt es in der Region immer wieder zu Infektionen. Es zirkulieren unterschiedliche Abstammungslinien des Virus, die als Klade bezeichnet werden:
1. Klade I a kursiert seit Jahrzehnten in Zentralafrika.
2. Für den neuen Ausbruch verantwortlich ist Mpox der Klade Ib. Es wurde 2023 im Osten der Republik Kongo entdeckt. Es gilt als infektiöser und geht mit schwereren Verläufen und mehr Todesfällen einher. Laut WHO weist die Klade Ib auf eine weitere Anpassung des Virus an den Menschen hin.
3. Darüber hinaus existiert die Klade II mit den Varianten IIa und IIb. Sie kommt vor allem in Westafrika vor und verläuft in der Regel milder. Die Klade IIb stand hinter dem weltweiten Mpox-Ausbruch von 2022, von dem auch Deutschland mit Hunderten Fällen betroffen war. Diese Variante breitete sich vor allem durch Sex unter Männern aus und führt noch immer in vielen Ländern der Welt vereinzelt zu Infektionen. Auch in Deutschland gibt es immer wieder Erkrankungen durch die Klade IIb – laut WHO im Juli 2024 29 Fälle.
-
Wie werden Mpox-Viren übertragen?
-
Es gibt drei mögliche Übertragungswege:
Von Mensch zu Mensch. Zu Ansteckungen von Mensch zu Mensch kommt es durch engen Körperkontakt mit Infizierten – vor allem beim Sex, aber auch beim Zusammenleben in einem Haushalt oder bei normalem Hautkontakt zwischen Eltern und Kindern. Das Virus gelangt häufig über kleinste Hautverletzungen in den Körper sowie über Schleimhäute, etwa in Auge, Mund, Nase, Genitalien, Anus. Auch eine Übertragung über Körperflüssigkeiten wie Sperma oder Vaginalsekrete ist möglich.
Über Tiere. Menschen können sich auch durch den Umgang mit erkrankten Tieren infizieren – ebenso durch den Verzehr deren Fleischs, wenn es nicht ausreichend durcherhitzt ist.
Über Gegenstände. Das Virus kann Tage und sogar Monate auf Oberflächen und Stoffen überleben und über Kleidung, Bettwäsche, Essgeschirr sowie Sex-Spielzeug übertragen werden.
-
Was sind typische Symptome?
-
Das Frühstadium beginnt typischerweise mit Fieber, Kopf-, Muskel- und Rückenschmerzen und geschwollenen Lymphknoten, Frösteln oder Abgeschlagenheit, teilt das Robert-Koch-Institut (RKI) mit. Ein paar Tage später entwickele sich ein charakteristischer und teils sehr schmerzhafter Hautausschlag mit Pickeln, Blasen oder Wunden. Bei einigen Personen geht es auch direkt mit einem Ausschlag los.
Der Ausschlag konzentriert sich in der Regel auf Gesicht, Handflächen und Fußsohlen. Auch auf Mund, Augen, Genitalien und Ausscheidungsstellen könnten Haut- und Schleimhautveränderungen vorkommen.
Laut WHO-Experten könnten Begleitinfektionen wie Windpocken, HIV und Syphilis die Krankheit verschlimmern.
-
Wie lange dauert es von der Ansteckung bis zu den ersten Symptomen?
-
Die Inkubationszeit ist unterschiedlich. Erste Symptome können vom 1. bis zum 21. Tag nach Kontakt mit einer infizierten Person auftreten, meist zeigen sie sich innerhalb der ersten Woche.
-
Wer ist besonders gefährdet?
-
Oft verlaufen Erkrankungen durch Mpox mild, so das RKI. Betroffene würden sich innerhalb von zwei bis vier Wochen erholen. Allerdings haben Kinder, Schwangere und Menschen mit einem schwachen Immunsystem wie Personen mit schlecht kontrollierter HIV-Infektion ein höheres Risiko für Komplikationen wie Hirnentzündung, bakterielle Hautinfektionen, Bindehaut-, Hornhaut- und Lungenentzündungen – bis hin zum Tod.
Vom aktuellen Ausbruch sind vor allem Kinder und Jugendliche betroffen: Anfang September 2024 wurden in der Demokratischen Republik Kongo 66 Prozent der Infektionen und 82 Prozent der Todesfälle durch Mpox bei unter-15-Jährigen dokumentiert.
Behandlung, Impfung, Vorsorge
-
Warum ist es wichtig, die Zahl der Mpox-Fälle niedrig zu halten?
-
Laut RKI ist es wichtig, erstens Mpox-Krankheitsfälle mit schweren Verläufen zu vermeiden und zweitens zu verhindern, dass sich die Krankheit weiter etabliere – auch in Deutschland. Es bestehe immer das Risiko, dass sich das Virus verändert und möglicherweise stärker krank mache.
-
Wie wird Mpox behandelt?
-
Die Therapie orientiert sich an den Symptomen. Die Schmerzen zum Beispiel werden mit Medikamenten gelindert, Ausschläge mit zinkhaltigen Mixturen.
-
Wie können Infizierte andere Personen vor Ansteckung schützen?
-
Personen, die an Mpox erkrankt sind, sollten auf enge Körperkontakte und jeglichen Sex (oral, anal, vaginal) verzichten. Die Hautveränderungen sollten so weit wie möglich mit Kleidung oder Verbänden abgedeckt sein, solange ein Übertragungsrisiko besteht.
Darüber hinaus sollten Personen nach einer Infektion nach Abheilen aller Läsionen für acht Wochen Kondome beim Sex benutzen. Das Virus könnte noch eine Weile in der Samenflüssigkeit vorhanden sein.
-
Gibt es einen Impfstoff für Mpox?
-
Ja. In der EU ist seit 2022 der Pockenimpfstoff Imanvex auch für Mpox zugelassen. Er enthält eine abgeschwächte Form eines Virus, das keine Erkrankung auslöst und sich im Körper nicht vermehren kann. Das Robert-Koch-Institut geht davon aus, dass der Impfstoff auch gegen die Klade Ib wirkt. In den USA ist der identische Impfstoff unter dem Namen Jynneos und in Kanada unter dem Namen Imvamune bereits zugelassen.
-
Für wen gibt es Impfempfehlungen?
-
Die Impfempfehlungen der Ständigen Impfkommission (Stiko), die beim RKI angesiedelt ist, stammen aus dem Jahr 2022 und gelten für folgende Menschen ab 18 Jahren und sind nach wie vor unverändert gültig:
- Personen, die Kontakt zu Infizierten hatten. Dazu zählt enger körperlicher Kontakt mit Infizierten über nicht intakte Haut oder Schleimhäute, etwa beim Sex oder gemeinsamen Wohnen. Auch längere Face-to-Face-Begegnungen mit einem Abstand von weniger als einen Meter gehören dazu. Impfen lassen sollte sich ebenso medizinisches Personal, das Erkrankte ohne ausreichenden Schutz berührt hat, sowie Labormitarbeitende, die versehentlich ungeschützten Kontakt zu Laborproben mit aktivem Virenmaterial hatten.
- Männer, die Sex mit Männern haben und ihre Partner wechseln. Hintergrund ist, dass in Deutschland beim Ausbruch im Jahr 2022 Mpox-Fälle in erster Linie in dieser Gruppe auftraten.
-
Wie läuft die Impfung ab?
-
Nach Kontakt mit einem Menschen, der an Mpox erkrankt ist, sollte die Impfung so früh wie möglich innerhalb von 14 Tagen erfolgen. Die Grundimmunisierung erfolgt normalerweise mit zwei Impfstoffdosen, die mit einem Abstand von mindestens 28 Tagen gegeben werden. Wer früher bereits gegen Pocken geimpft wurde, kommt mit einer Impfdosis aus. Laut Robert-Koch-Institut haben Menschen, die gegen Pocken geimpft wurden, wahrscheinlich einen gewissen Schutz vor Mpox. In der Bundesrepublik Deutschland wurde die Pflicht zur Erstimpfung 1976 aufgehoben, in der DDR im Jahr 1982.
-
Welchen Nebenwirkungen hat die Impfung?
-
In den ersten Tagen nach dem Impftermin kann es sehr häufig etwa zu Schmerzen an der Einstichstelle, Kopf- und Muskelschmerzen oder Übelkeit kommen, teilt das für Impfstoffe zuständige Paul-Ehrlich-Institut mit. Bei einem von Tausend Geimpften könnten schwerere Nebenwirkungen auftreten wie eine grippeartige Erkrankung oder Nackenschmerzen. Personen, die eine Allergie gegen den Impfstoff oder einen seiner Bestandteile haben, sollten nicht geimpft werden.
-
Übernehmen Krankenkassen die Kosten für die Impfung?
-
Seit 1. September 2024 übernehmen die gesetzlichen Krankenkassen in einigen Bundesländern die Impfkosten direkt für Versicherte, für die eine Stiko-Impfempfehlung vorliegt. Dazu gehören Berlin, Baden-Württemberg, Rheinland-Pfalz, das Saarland und Schleswig Holstein. Anderswo müssen Berechtigte in Vorleistung gehen, sie bekommen die Kosten dann nach Einreichung der Rechnung erstattet. Auch viele private Krankenkassen übernehmen oft die Kosten für die Mpox-Impfung. Dies sollte aber vorab mit der Versicherung geklärt werden.
-
Liegen Impfempfehlungen für Reisen nach Zentralafrika vor?
-
Nein. Zurzeit gibt es keine offizielle Impfempfehlung für Menschen, die in zentral- und westafrikanische Länder reisen – weder von der Stiko noch von der Deutschen Gesellschaft für Tropenmedizin, Reisemedizin und Globale Gesundheit.
Das RKI rät Reisenden in betroffene Regionen, engen Hautkontakt zu Menschen zu vermeiden, die mit Mpox infiziert sind. Wunden und Ausschläge sollten nicht berührt werden. Darüber hinaus sei häufiges Händewaschen mit Wasser und Seife angesagt, Tiere sollten nicht berührt und ihr Fleisch nicht verzehrt werden.
-
Können Reisende sich trotzdem impfen lassen?
-
Ja, das RKI weist ausdrücklich darauf hin, dass eine fehlende Impfempfehlung kein Hindernis für eine begründete Impfung sein sollte. So könnten sich nach individueller Nutzen-Risiko-Abwägung zum Beispiel Katastrophenhelfer oder Personen aus der medizinischen Notfallhilfe impfen lassen. Eine Impfung mitreisender Familienmitglieder, die keinen Kontakt zu Mpox-Erkrankten haben, sei nicht notwendig. Die Angehörigen sollten Hygieneregeln einhalten.
-

Ist die Vogelgrippe gefährlich für den Menschen?
- Erkrankte Milchkühe in den USA, einige Dutzend infizierte Menschen – die aktuelle Vogelgrippe-Welle beunruhigt die Fachwelt. Wie gefährlich ist sie? Ein Überblick.
-

Für Kinder meist harmlos, für Schwangere nicht
- Ringelröteln haben Hochsaison. Schützen sollten sich Schwangere. Das ist aber nicht so einfach: Die Symptome zeigen sich erst spät, bei manchen auch gar nicht.
-
Unser Impfkalender für Kinder
- Impfungen gegen Masern, Rotaviren, Windpocken – was ist davon zu halten und was bringen Kombi-Impfungen? Die Stiftung Warentest ordnet Impfungen für Kinder ein.
Diskutieren Sie mit
Nur registrierte Nutzer können Kommentare verfassen. Bitte melden Sie sich an. Individuelle Fragen richten Sie bitte an den Leserservice.

Kommentarliste
Nutzerkommentare können sich auf einen früheren Stand oder einen älteren Test beziehen.
... wird durchs Dorf getrieben. So langsam wird diese Virenhysterie zur schlechten Gewohnheit. Es gibt ECHTE Bedrohungen wie Hepatitis C (mit etwas Pech tödliche Verläufe, sehr hohe Anzahl an Infizierten). Es gibt auch tödliche Herpesviren! Nur, Affenpocken gehören nicht zu diesen echten Bedrohungen. Ich fände es schön, wenn Stiftung Warentest nicht so tun würde, als wäre es ein kompetentes Gesundheitsberatungsportal, in dem Epidemiologen tätig sind. Oder sich der Suche nach neuen Betätigungsfeldern des RKIs verweigern würde. Dieser Artikel ist vollkommen nutzlos.